INTRODUCCIÓN
La epicondilosis es la patología de la unión osteo-tendinosa a nivel de los epicóndilos humerales siendo su causa más frecuente la tracción excesiva de los tendones que se originan en esta zona, con sobrecarga.
Los epicóndilos son las prominencias palpables a los lados del codo, una lateral y la otra medial (también llamada epitróclea); son los sitios de origen de los músculos del antebrazo que intervienen en la pronosupinación y la flexión-extensión de muñeca y dedos.
En el epicóndilo lateral se originan los músculos que cumplen la función de extensión de muñeca y dedos y la supinación del antebrazo. El medial es el sitio de origen de los flexores de carpo y dedos y pronadores del antebrazo. Justo distal al epicóndilo medial está la inserción humeral del ligamento colateral cubital conformado por tres haces1,2.
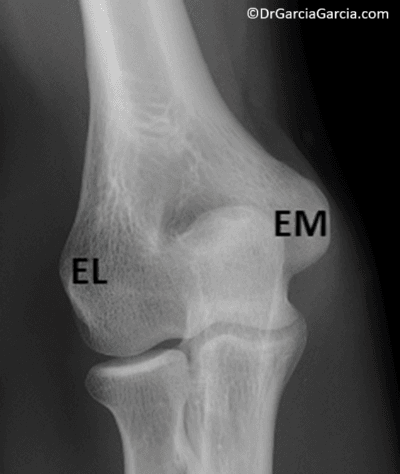
Figura 1. Radiografía AP del codo. EL: epicóndilo lateral, EM: epicóndilo medial.
Cuando se llevan a cabo actividades que requieren de movilidad excesiva del codo, antebrazo, muñeca y dedos contra resistencia ya sea en el trabajo o el deporte, los músculos se someten a tracción provocando lesión en su sitio de origen, en la unión osteotendinosa (entesis) de los epicóndilos; Dependiendo de la actividad predominante, pueden afectarse los músculos epicondíleos laterales o mediales.
Esta patología por tracción se denomina tradicionalmente como epicondilitis y por ser comunes en deportistas, también se conocen como “codo de tenista” para la lesión lateral y “codo de golfista” o “de beisbolista”, para la medial2. Por no ser considerada inflamatoria, la tendencia es usar otra terminología, cambiando el sufijo “itis” por “osis” (epicondilosis por epicondilitis).
La etiología, patología, cuadro clínico y tratamiento de ambas regiones son semejantes, diferenciándose solamente en los músculos comprometidos y, por lo tanto, la zona de la sintomatología.
EPICONDILOSIS LATERAL (CODO DE TENISTA)
La epicondilosis lateral o “codo de tenista” es una causa frecuente de dolor en el codo ocasionada por la tensión repetitiva con sobrecarga de los músculos epicondíleos, relacionada con actividades que implican extensión de la muñeca; este mecanismo provoca tracción y estiramiento tendinoso, sobre todo del tendón extensor radial corto del carpo (ERCC), pudiendo involucrar al extensor común de los dedos. En deportistas suele ser desencadenada por una mecánica y técnica deficientes o por un equipo inadecuado3,4.
Sinónimos: Tendinopatía o tendinosis lateral del codo; epicondilitis, epicondilalgia, codo de tenista1,2,4.
PATOLOGÍA
La lesión se presenta en el sitio de origen del tendón, en la unión osteotendinosa del epicóndilo lateral, por lo que, realmente es una lesión de la entesis del tendón ERCC (una “entesopatía”). Se ha demostrado que es un proceso degenerativo, no inflamatorio, que inicia con microdesgarros; en la zona lesionada existen densas poblaciones de fibroblastos inmaduros e hipertróficos con signos de aumento de su actividad metabólica y producción de colágeno tipo 3 (en lugar de tipo 1), desorganizado con degeneración hialina; también se observa hiperplasia vascular con invasión de vasos inmaduros y anormales incapaces de aportar un flujo sanguíneo adecuado con notoria ausencia de células inflamatorias; este conjunto de células inmaduras es conocida como “hiperplasia angiofibroblástica”1,3–5; los microdesgarros repetitivos presentan una cicatrización fallida. Se cree que estas características son resultado de un deficiente suministro de sangre a los tendones.
Nirshl ha descrito cuatro etapas en la progresión de la patología1,3,6:
- Inflamación generalizada inicial
- Degeneración angiofibroblástica
- Falla estructural
- Fibrosis y calcificación
En base a que no es un proceso inflamatorio, se ha considerado que el término adecuado es el de “epicondilosis” sustituyendo a epicondilitis7,8. También se han empleado los términos “tendinopatía” y “tendinosis” reemplazando a “tendinitis”5.

Figura 3. Zona de lesión en la epicondilosis lateral. Fuente: https://padelgood.com/codo-tenista-epicondilitis-padel
CUADRO CLÍNICO
Existe el antecedente de actividades que someten a sobreuso o sobrecarga a la muñeca y mano; se refiere dolor de intensidad variable que puede llegar a ser muy intenso con actividades simples como levantar y sostener un objeto poco pesado; el dolor está localizado a la parte lateral del codo sobre el epicóndilo y aumenta con la actividad disminuyendo con el reposo; provoca limitación funcional del codo, con trastornos para el trabajo y las actividades diarias3.
Para la exploración física existen diversas pruebas diagnósticas.
Dolor en punta de dedo. Prueba muy fidedigna, se despierta dolor a la presión sobre la punta de epicóndilo, hasta 1 o 2 centímetros distales a él.
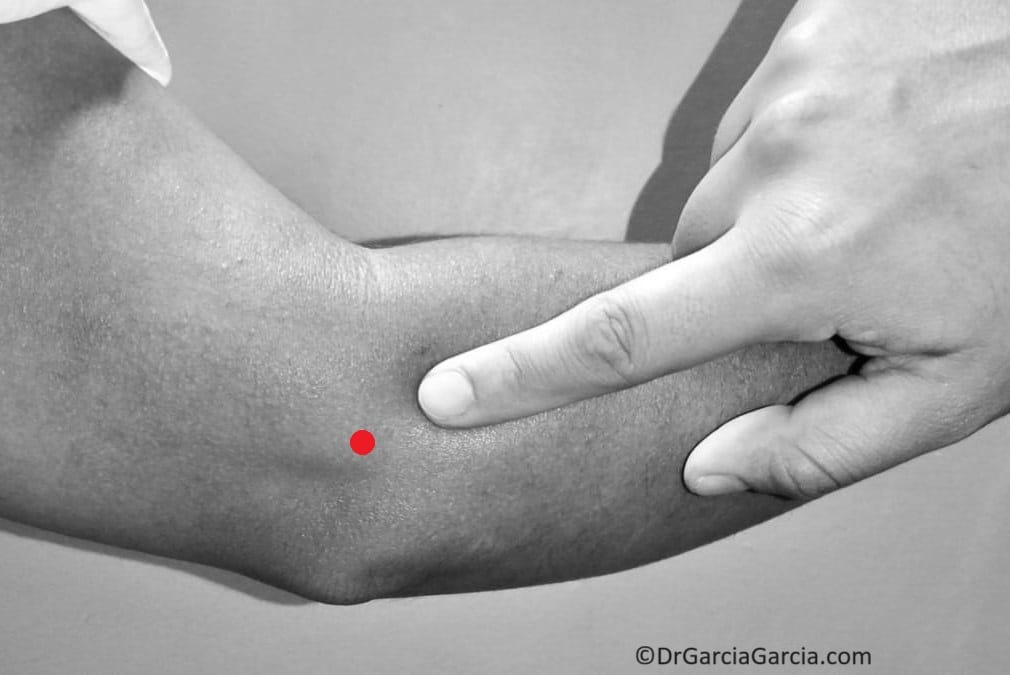
Figura 4. Dolor en “punta de dedo” sobre el epicóndilo o inmediatamente distal a él.
Prueba de Cozen. Se considera la de más alta sensibilidad y precisión3,9,10: el paciente mantiene su codo extendido y el antebrazo en pronación, se le extiende la muñeca con desviación radial contra resistencia reproduciendo o aumentando el dolor en la zona del epicóndilo. Una modificación a esta maniobra es indicarle al paciente levantar una silla sosteniéndola con la mano en pronación, lo que provoca el dolor.
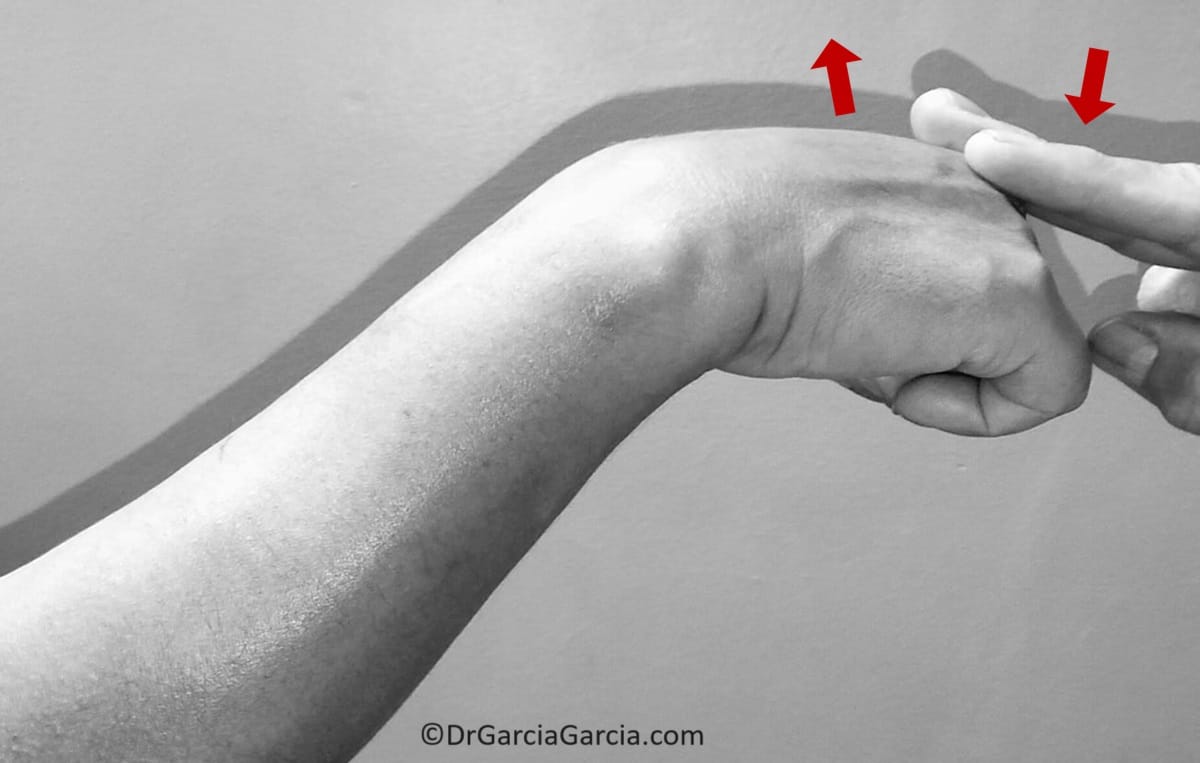
Figura 5. Prueba de Cozen
Prueba de Maudsley. Se le opone resistencia a la extensión del dedo medio con el codo extendido, provocando dolor; su positividad refuerza el diagnóstico3,8,10.

Figura 6. Prueba de Maudsley
Prueba de Mill. Con el paciente sentado, hombro en leve abducción, codo a 90°, antebrazo en pronación y muñeca flexionada; se extiende lentamente el codo provocando dolor en el epicóndilo lateral a la extensión total10.
Prueba de Dorf11. Hay disminución de la fuerza de prensión en extensión del codo.
Se debe investigar la posible lesión del nervio interóseo posterior (síndrome del túnel radial); se calcula su presencia en una cuarta parte de casos8.
ESTUDIOS DE IMAGEN
Ultrasonografía. El diagnóstico es eminentemente clínico, no obstante, el USG puede ser de utilidad para definirlo. Se observan desgarros parciales intratendinosos, engrosamiento del tendón extensor común, neovascularización e irregularidad de la superficie del epicóndilo1,3.
Resonancia magnética. En las secuencias T1 y T2, se detecta engrosamiento de la vaina del tendón flexor común; los hallazgos más característicos son, el aumento de la intensidad de señal en T2, tanto intra como paratendinosa por edema; además, se pueden identificar lesiones acompañantes, como osteocondritis disecante o lesión del ligamento colateral1,2,12,13.
TRATAMIENTO
Se han empleado muy diversos métodos para eliminar el dolor y recuperar la función, sin existir un tratamiento que sea universalmente aceptado8.
Conservador. La base del tratamiento inicial en fase aguda es el reposo evitando los movimientos que provoquen dolor, agregando la crioterapia y un AINE; también es necesario modificar las actividades en forma temporal3,5,8.
Al ceder el cuadro agudo se agrega en forma progresiva, fisioterapia de estiramiento y fortalecimiento de los músculos epicondíleos, sobre todo ejercicios excéntricos; puede recomendarse una correa o banda de protección de la inserción tendinosa debajo del epicóndilo o una férula para la muñeca durante seis semanas, métodos que tienden a caer en desuso1,3,5. Se han utilizado ondas de choque extracorpóreas, láser o punción seca con buenos resultados a corto plazo, pero de baja evidencia5,12,14.

Figura 7. Banda para epicondilitis. Fuente: doctorchoice.cl
En la fase aguda, si no hay respuesta a las medidas ya mencionadas, se emplean métodos invasivos mediante inyecciones en el sitio de la lesión. Se ha documentado el uso de esteroide, sangre autóloga, PRP, células madre mesenquimales, toxina botulínica o ácido hialurónico; en base a su etiología degenerativa, también se ha recomendado la proloterapia3,15. Cada método tiene sus defensores reportándose buenos resultados con su empleo, no obstante, existen estudios que concluyen un componente de efecto placebo por no haber encontrado diferencias al compararlos con el uso de solución salina16.
Muy frecuentemente, el tratamiento es multimodal, logrando mejores resultados que el empleo de métodos aislados.
Los compuestos predominantes para su inyección, por sus buenos resultados, son:
- Esteroides, en general, de depósito.
- Plasma rico en plaquetas (PRP).
Esteroides. A pesar de no tratarse de un proceso inflamatorio, hay una excelente respuesta a su uso mediante inyección local8. Continúa sin saberse su modo de acción en la epicondilosis dado la ausencia de inflamación; se sabe que tiene un efecto inhibitorio sobre la proliferación de fibroblastos, la angiogénesis y la formación de tejidos de granulación e interfiere en la reparación del colágeno. Se ha supuesto que su acción analgésica se debe a los efectos sobre los neuropéptidos y la sustancia P, mismos que están aumentados en la tendinopatía1,15.
Los esteroides ofrecen alivio del dolor a corto plazo, reduciendo el dolor inmediatamente, pero sus beneficios a largo plazo son cuestionables, pues no alteran la evolución de la enfermedad. Las inyecciones repetidas inducen el debilitamiento del tendón, con aumento del riesgo de rotura7.
Plasma rico en plaquetas (PRP). Contiene una alta concentración de plaquetas ricas en factores de crecimiento, quienes intervienen en la reparación tisular mediante la síntesis de colágeno, angiogénesis y proliferación celular. Se ha supuesto que el PRP acelera los procesos naturales de curación al mejorar la regeneración tisular en el sitio de la lesión7.
En relación a los resultados del uso del PRP, la mayoría de estudios concluyen que la terapia es eficaz5,7,17–19; esta eficacia depende de diversos factores tales como, las diferencias en su preparación, la edad y sexo del paciente, sus comorbilidades o farmacoterapia agregada e incluso, se sospecha que intervienen genes que codifican las moléculas involucradas en el proceso de regeneración18.
Respecto a la variedad de PRP, usando el pobre o rico en leucocitos se obtienen resultados similares con escasas diferencias en el alivio del dolor y la mejora funcional17–19.
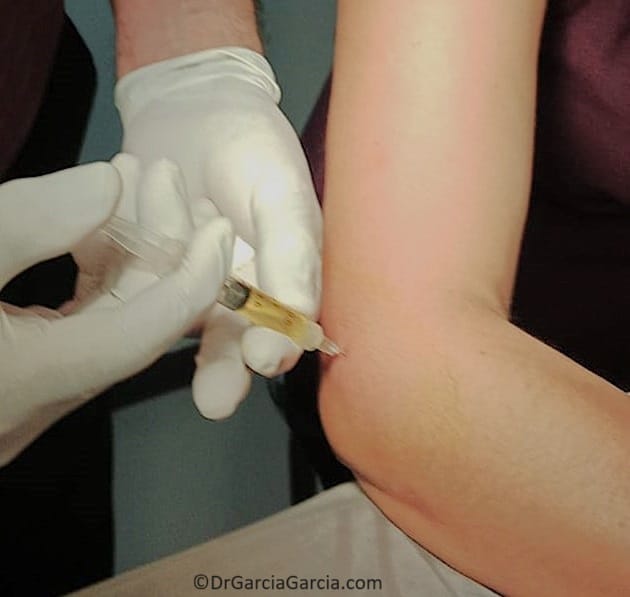
Figura 8. Aplicación de plasma rico en plaquetas
La inyección con fibroblastos o tenocitos autólogos tomados de la piel o tendón ha mostrado resultados prometedores en ensayos clínicos hasta por 5 años5.
Proloterapia. Consiste en la inyección de un agente irritante en la zona de lesión, con la intención de generar inflamación (dextrosa hipertónica del 10% al 25% o polidocanol) y provocar una respuesta de cicatrización que lleve a su curación3,5,15.
Se piensa que la solución de dextrosa con leve hipertonicidad puede estimular directamente la proliferación de células y tejidos sin causar una reacción inflamatoria histológica y a mayor hipertonicidad permite una afluencia de factores de crecimiento y células inflamatorias que inician la cascada de cicatrización de la lesión. Se teoriza que el resultado es la formación de nuevo colágeno en las estructuras lesionadas15, con la probabilidad de que forme un tejido de cicatrización y colágeno desorganizados, en lugar de tendón sano5.
Quirúrgico. El tratamiento quirúrgico se reserva para los casos resistentes y multitratados con fracaso del tratamiento conservador, con la intención de descomprimir, desbridar o reparar la inserción del tendón afectado5.
La cirugía básica es el desbridamiento del tejido patológico en la inserción del ERCC con decorticación o perforaciones del epicóndilo elaborando un lecho óseo sangrante para estimular su curación; puede agregarse el desprendimiento del origen del mismo tendón. Es posible que durante el desbridamiento se desnerven los tejidos blandos y se descomprima indirectamente el nervio interóseo posterior (NIP), eliminando un posible síndrome del túnel radial8,20.
Se han reportado tres técnicas quirúrgicas (abierta, percutánea y artroscópica), con resultados similares en cuanto a eliminación del dolor, mejoría de la función y satisfacción del paciente, con una leve ventaja del manejo artroscópico en la reincorporación más temprana a las actividades cotidianas. Por lo tanto, el uso de la técnica abierta sigue siendo útil, pues permite un desbridamiento óptimo con un buen resultado y sin complicaciones.
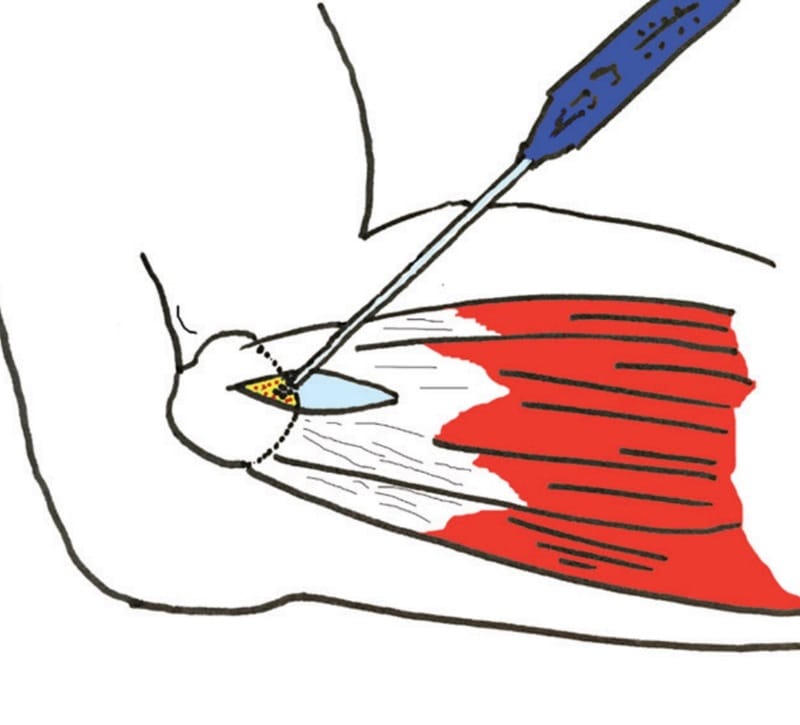
Figura 9. Tratamiento quirúrgico. Desbridamiento y decorticación del epicóndilo con técnica abierta. Fuente: Barco R, Antuña SA. Medial elbow pain. EFORT Open Rev. 2017 Aug 30;2(8):362–371.
DIAGNÓSTICO DIFERENCIAL
El principal diagnóstico diferencial es con el síndrome del túnel radial o compresión del NIP, rama motora del nervio radial que se introduce entre los fascículos superficial y profundo del músculo supinador corto (en la arcada de Frohse)8,20.
EPICONDILOSIS MEDIAL (EM)1,2,4,12
En el epicóndilo medial (epitróclea) se origina el músculo pronador del antebrazo, el flexor común de muñeca y dedos y el ligamento colateral cubital con sus tres haces: anterior (1), posterior (2) y transversal (3). Justo por detrás de él transcurre el nervio cubital dentro de su túnel1.
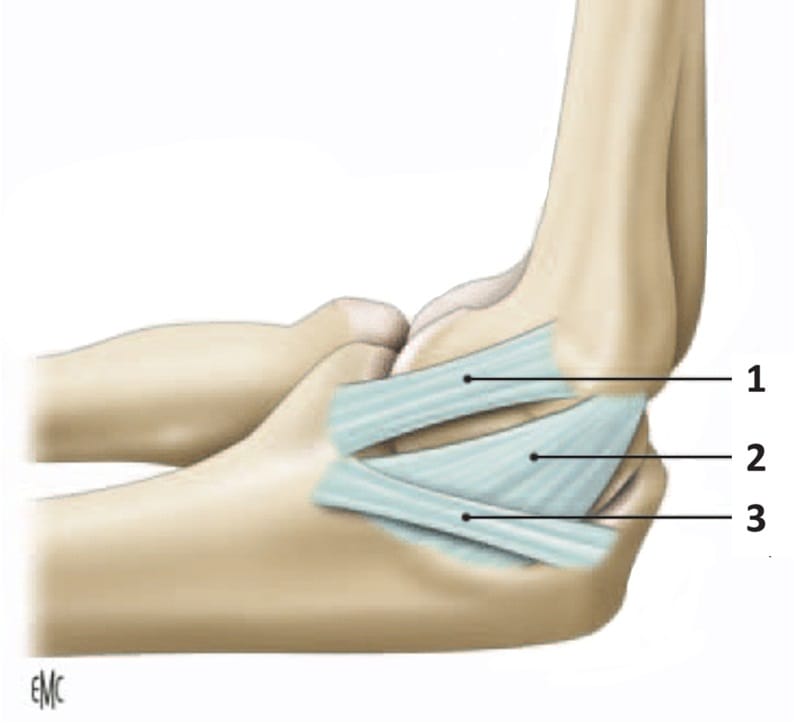
Figura 10. Ligamento colateral medial del codo con sus tres haces. Fuente: Pierre Mansat.
La patología del epicóndilo medial es menos común que la del lateral, afecta en particular al pronador redondo y al flexor radial del carpo, pudiendo afectar a todo el tendón flexor común. Se calcula que el 20% de casos cursan con una neuropatía asociada del nervio cubital, dada su cercanía12.
La EM se debe principalmente a la tensión repetitiva causada por actividades en el trabajo o deporte que implican agarre frecuente bajo carga, pronación del antebrazo y flexión de la muñeca. Esta afección se observa en atletas como lanzadores de béisbol y golfistas12.
La afección ocasiona dolor en la cara medial del codo, que se exacerba con actividades como agarrar, lanzar y al llevar el antebrazo a la flexión/pronación, y remite con el reposo. Puede existir debilidad a la fuerza de agarre y alteraciones neurológicas en territorio del nervio cubital. Las maniobras para su detección buscan la aparición de dolor en el epicóndilo al flexionar la muñeca contra resistencia (maniobra de Cozen invertida).
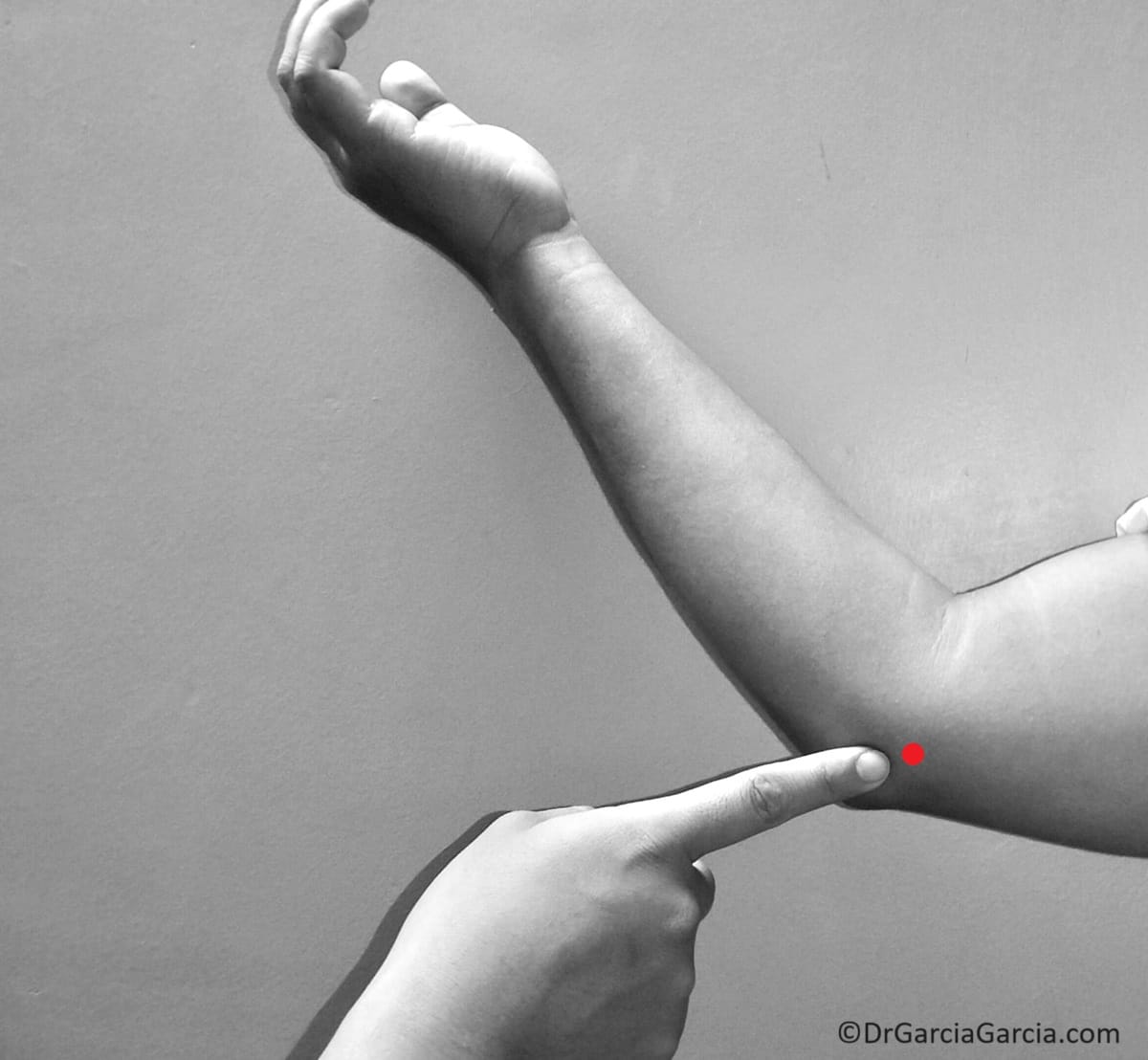
Figura 11. Zona de dolor en la epicondilosis medial.
El dolor en la región medial del codo también puede deberse a una neuropatía cubital única o agregada a la epicondilosis, con o sin luxación del nervio; por lo tanto, debe realizarse una exploración neurológica minuciosa del nervio cubital con búsqueda del signo de Tinel en la zona medial del codo dentro del túnel cubital para descartar neuropatía1,2,12.
Los puntos importantes del manejo conservador no difieren del comentado para la epicondilosis lateral.
El tratamiento quirúrgico se recomienda si falla el conservador durante un mínimo de 6 meses (o antes en deportistas profesionales), mediante técnica abierta para evitar lesionar el nervio cubital y el ligamento colateral cubital. La cirugía implica:
- Desbridamiento del tendón degenerado
- Liberación del tendón flexor común a nivel del epicóndilo medial
- Perforación cortical del epicóndilo para mejorar la vascularización
Si existe neuropatía del cubital, puede ser necesario realizar su transposición1,12,13.
Un diagnóstico temprano y preciso y un tratamiento multidisciplinario eficaz se traduce en la mejoría de las actividades diarias y el rendimiento deportivo de los pacientes.
El diagnóstico diferencial principal es con la neuropatía del cubital, la lesión del ligamento colateral medial y más raramente, el chasquido del tríceps12.
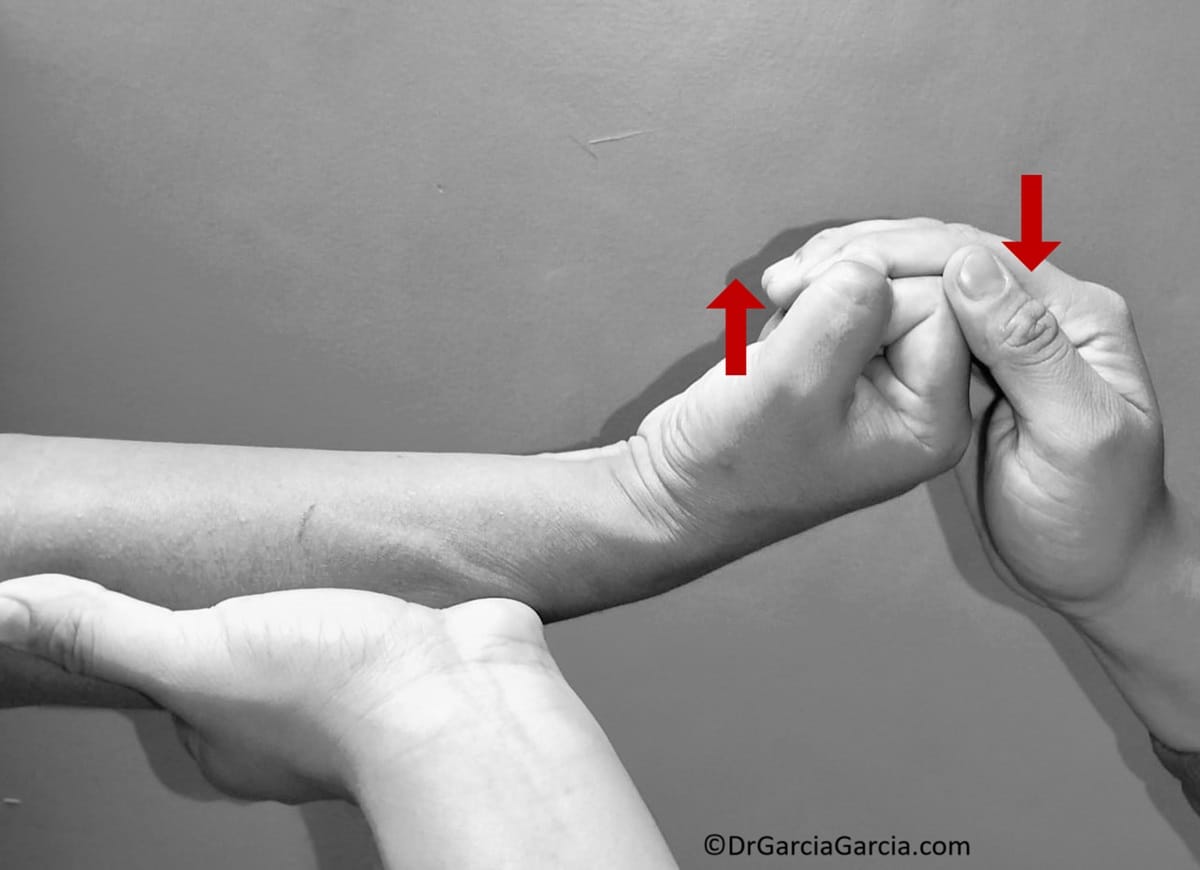
Figura 12. Prueba de Cozen invertida.
CONCEPTOS EN CONTROVERSIA
- En base a que no tiene un origen inflamatorio, se ha considerado que el término adecuado es el de epicondilosis y no “epicondilitis”.
- Considerando que el sitio de lesión es la zona de unión osteo-tendinosa o entesis, la patología debe corresponder a una entesopatía y no tendinopatía.
No obstante, el término “epicondilitis” aún sigue siendo empleado.
CONCLUSIONES
- La epicondilosis (o epicondilitis) es un proceso degenerativo y no inflamatorio.
- La epicondilosis más frecuente es por tracción repetitiva y con sobrecarga de los músculos que se originan en el epicóndilo.
- En centro de la patología se encuentra en la entesis, debiendo ser considerada una entesopatía y no tendinopatía.
- En el momento del diagnóstico debe descartarse la presencia de lesión neurológica agregada, del radial en el lado lateral, del cubital en el medial.
- El tratamiento conservador es con mayor frecuencia, suficiente para la solución del problema, sin embargo, las recidivas son frecuentes.
- Existen múltiples tipos de tratamiento conservador, con reportes de resultado satisfactorio en la mejoría del dolor, sin embargo, la técnica más empleada es la inyección local de algún agente regenerador tisular o un esteroide.
- En el tratamiento quirúrgico, la técnica abierta sigue empleándose con buenos resultados y escasas complicaciones.
BIBLIOGRAFÍA
- Reece CL, Li D, Susmarski Adamj. Medial Epicondylitis. [Updated 2024 May 2]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK557869/
- Konarski W, Poboży T, et al. Current concepts of natural course and in management of medial epicondylitis. Orthop Rev (Pavia). 2023 Sep 9;15:84275. doi: 10.52965/001c.84275. PMID: 37701778.
- Buchanan BK, Varacallo MA. Lateral Epicondylitis (Tennis Elbow). [Updated 2023 Aug 4]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK431092/
- Kiel J, Kaiser K. Golfers Elbow. [Updated 2023 Jun 26]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK519000/
- Bhabra G, Wang A, Ebert JR, Edwards P, Zheng M, Zheng MH. Lateral Elbow Tendinopathy. Orthop J Sports Med. 2016 Nov 1;4(11):2325967116670635. doi: 10.1177/2325967116670635. PMID: 27833925.
- Nirschl RP. Prevention and treatment of elbow and shoulder.
- Naveena HM, Salwan A. A Comparative Study of PRP vs. Other Conservative Treatments. Cureus. 2024 Oct 1;16(10):e70590. doi: 10.7759/cureus.70590. PMID: 39483595.
- Cutts S, Gangoo S, Modi N, Pasapula C. Tennis elbow. J Orthop. 2019 Aug 10;17:203–207. doi:10.1016/j.jor.2019.08.005. PMID: 31889742.
- Karanasios S, Korakakis V, et al. Diagnostic accuracy for lateral elbow tendinopathy. J Hand Ther. 2022 Oct–Nov;35(4):541–551.
- Saroja G, Leo A, et al. Diagnostic accuracy of provocative tests in lateral epicondylitis. Int J Physiother Res. 2014;2(6):815–823. doi: 10.16965/ijpr.2014.699
- Dorf ER, Chhabra AB, et al. Effect of elbow position on grip strength. J Hand Surg Am. 2007 Jul–Aug;32(6):882–886. doi: 10.1016/j.jhsa.2007.04.010. PMID: 17606071.
- Barco R, Antuña SA. Medial elbow pain. EFORT Open Rev. 2017 Aug 30;2(8):362–371. doi: 10.1302/2058-5241.2.160006. PMID: 28932488.
- Alrabaa RG, Sonnenfeld J, et al. Elbow Common Flexor Tendon Repair Technique. Arthrosc Tech. 2019 Oct 23;8(11):e1367–e1371. doi: 10.1016/j.eats.2019.07.016. PMID: 31890509.
- Pellegrino R, Paolucci T, et al. Laser Therapy Plus Hyaluronic Acid for Lateral Elbow Tendinopathy. J Clin Med. 2022 Sep 20;11(19):5492. doi: 10.3390/jcm11195492. PMID: 36233361.
- Gupta GK, Rani S, et al. Prolotherapy vs corticosteroid in tennis elbow. J Family Med Prim Care. 2022 Oct;11(10):6345–6349. doi: 10.4103/jfmpc.jfmpc_116_22. PMID: 36618190.
- Vukelic B, Abbey R, et al. Which injections are effective for lateral epicondylitis? J Fam Pract. 2021 Nov;70(9):461–463. doi: 10.12788/jfp.0308. PMID: 34818156.
- Muthu S, Patel S, et al. Leucocyte poor vs rich PRP in lateral epicondylitis. J Clin Orthop Trauma. 2021 May 21;19:96–107. doi: 10.1016/j.jcot.2021.05.020. PMID: 34046304.
- Niemiec P, Szyluk K, et al. Platelet-Rich Plasma for Lateral Epicondylitis. Orthop J Sports Med. 2022 Apr 8;10(4):23259671221086920. doi: 10.1177/23259671221086920. PMID: 35425843.
- Li S, Yang G, et al. Efficacy of different PRP types. J Shoulder Elbow Surg. 2022 Jul;31(7):1533–1544. doi: 10.1016/j.jse.2022.02.017. PMID: 35337955.
- Kholinne E, Singjie LC, et al. Surgical Approaches for Lateral Epicondylitis. Orthop J Sports Med. 2024 May 2;12(5):23259671241230291. doi: 10.1177/23259671241230291. PMID: 38708009.
Descubre más desde Dr. Roberto García
Suscríbete y recibe las últimas entradas en tu correo electrónico.

