INTRODUCCIÓN1-3
Las lesiones musculares son la causa más frecuente de discapacidad física en la práctica deportiva. Se calcula que entre el 30 y el 50% de todas las lesiones asociadas al deporte son causadas por lesiones de tejidos blandos y más del 90% de ellas son hematomas o estiramientos. Estas lesiones pueden hacerse recurrentes, siendo su principal causa, el regreso prematuro a la actividad física por una lesión subestimada; la fuerza muscular se recupera lentamente y la cicatriz de tejido conectivo inmaduro es el punto débil del músculo lesionado1,2.
El proceso de cicatrización muscular se divide en 3 fases superpuestas1,3:
- Destrucción (o inflamación). La rotura de las fibras musculares produce un hematoma y migración de células inflamatorias (primera semana).
- Reparación (proliferativa). Hay fagocitosis y regeneración de las fibras con neoformación vascular y nerviosa; se forma tejido conectivo cicatricial (entre dos a seis semanas).
- Remodelación. Proceso que da lugar a una fibra muscular normal con recuperación de su capacidad funcional (séptima semana a varios meses).
MECANISMO DE LESIÓN1,3
Una lesión muscular puede ser directa si existe contacto o indirecta en ausencia de él.
- En el trauma directo la lesión se presenta en el sitio del impacto: una compresión que ocasiona contusión.
- Si el trauma es indirecto, por tracción excesiva se lesiona la unión musculotendinosa o el final del vientre muscular.
La contracción excéntrica es la causa más frecuente de lesión, probablemente por producir fuerza de mayor magnitud en comparación con otros tipos de contracción; puede ser causa de dolor muscular de aparición tardía (DOMS), distensión muscular, tendinitis aguda, rotura tendinosa o tendinopatía por sobreuso. El daño estructural del músculo puede aparecer con una sola contracción o ser el efecto acumulativo ellas4.
La distensión muscular o lesión por estiramiento es una lesión muscular indirecta muy frecuente que se observa típicamente en los músculos superficiales que trabajan cruzando dos articulaciones (biarticulares)1.
Músculos biarticulares de la extremidad pélvica:
- Recto femoral: flexiona la cadera y extiende la rodilla.
- Isquiotibiales (bíceps crural, semitendinoso y semimembranoso): extienden la cadera y flexionan la rodilla.
- Gemelos: son flexores de la rodilla y flexionan plantarmente el tobillo.
CLASIFICACIONES
De O’Donoghue (1962) estableció la clasificación clásica.2
Diferencia las lesiones en tres tipos: leves, moderadas y graves.
Grado I (leve) Sin desgarro tisular apreciable, sin pérdida de función, solo una respuesta inflamatoria de bajo grado con edema. Ocasiona leve malestar.
Grado II (moderada) Hay daño tisular con reducción de la fuerza musculotendinosa y disminución de la función, se palpa un defecto muscular con ligero hematoma y posible equimosis. Se soluciona en menos de un mes.
Grado III (grave) Rotura muscular completa con pérdida total de la función. Existe dolor intenso, gran hematoma y equimosis. Su evolución es insidiosa.
De la declaración del Consenso de Munich (2012) 2
A. LESIÓN INDIRECTA:
FUNCIONAL (NO ESTRUCTURAL): sin lesión anatómica evidente.
- Por sobreesfuerzo: A) Por fatiga, B) Dolor muscular de inicio tardío (DOMS)
- Neuromuscular: A) Por patología de columna, B) Por patología muscular
ESTRUCTURAL
- Desgarro parcial: A) Lesión mínima, B) Lesión parcial moderada
- Lesión subtotal o completa o avulsión tendinosa.
B. LESIÓN DIRECTA:
- Contusión, leve, moderada o severa.
- Laceración, con hematoma.
En base a la zona muscular afectada, la lesión puede ser, proximal, media o distal.
Lesión no estructural2,4. Es una lesión muscular indirecta sin evidencia macroscópica de lesión de su anatomía; es la lesión más frecuente (70%). Se caracteriza por la presencia de dolor, pesadez y rigidez del músculo, a veces presentes en reposo y con aumento durante el ejercicio.
1A. Lesión por fatiga. Ocasiona dolor punzante, que aumenta con la actividad continua, el músculo se palpa con aumento del tono y doloroso en una zona circunscrita, el deportista se queja de rigidez muscular durante la actividad física y después de ella; si se hace crónica puede causar una lesión estructural. Comúnmente se originan por cambios en los protocolos de entrenamiento, por defectos en las superficies para correr o por actividades de alta intensidad. Un músculo fatigado aumenta su rigidez, la que predispone a las lesiones; esta predisposición disminuye manteniendo la flexibilidad con calentamiento previo.
1B. DOMS. El dolor de aparición tardía es el resultado de contracciones excéntricas excesivas y prolongadas con proceso inflamatorio agudo y liberación local de mediadores inflamatorios; se presenta en reposo, acompañado de rigidez muscular algunas horas después de la actividad deportiva, aumentando con la contracción muscular y disminuyendo con el estiramiento; los músculos están débiles y rígidos. El dolor tiene resolución espontánea al cabo de una semana.
Lesión estructural2,4
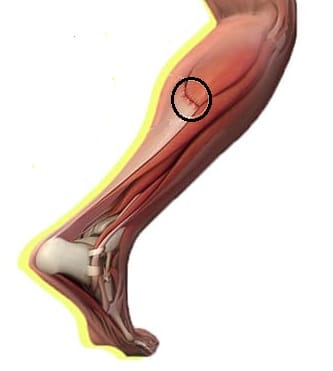
La fuerza de tracción ejercida sobre el músculo le produce un estiramiento excesivo que provoca su rotura con una lesión evidente. Los estiramientos musculares se observan con mayor frecuencia en los músculos superficiales que trabajan cruzando dos articulaciones (biarticulares) 1 (figura 1).
Figura 1. La unión miotendinosa de los gemelos es una zona frecuente de lesión indirecta. a) y b) Zona de la lesión.
Fuente: a) Fotografía de IG @braulionxs; b) imagen de referencia de JLFisios.
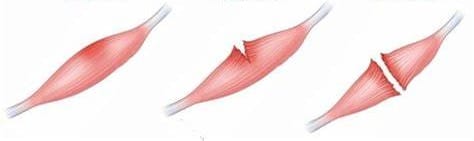
3A. Desgarro muscular mínimo. Se caracteriza por dolor agudo bien localizado que aparece con un movimiento específico a veces precedido por un chasquido. A la palpación se puede detectar el sitio del dolor, pero no el defecto estructural por ser demasiado pequeño; la contracción contra resistencia manual es dolorosa.
3B. Desgarro moderado. Involucra al menos un haz secundario (ya es visible al ojo humano), con menos del 50% de la superficie muscular rota. La aparición del dolor es semejante al desgarro mínimo, pero el chasquido es más evidente y seguido de discapacidad funcional y caída del atleta. A la exploración se puede palpar el defecto y no es posible la contracción del músculo lesionado contra resistencia. En pocos días se observa la aparición de un hematoma.
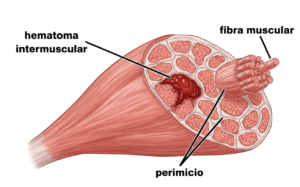
4. Desgarro total o subtotal. En el desgarro subtotal la rotura abarca más del 50% de la superficie muscular. Inicia con un chasquido inmediato, con dolor intenso exacerbado por los movimientos y provocando incapacidad funcional. El hematoma es inmediato y por lo común, se palpa el defecto en la zona de rotura del músculo (figura 2). En este rubro se incluye la avulsión tendinosa.
Fuente: Imagen de referencia de sanfisfisioterapia.es.
No obstante, el término “distensión muscular” es ampliamente utilizado para describir una lesión muscular atlética, es importante recalcar que debe emplearse solamente para denominar las lesiones indirectas5.
LESIÓN DIRECTA2,4
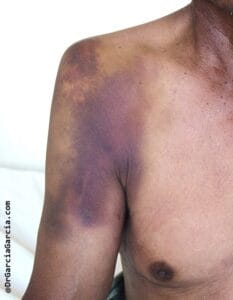
Contusión muscular. Resulta del choque de la masa muscular contra una superficie dura quedando atrapado entre esta y el hueso subyacente; es frecuente en deportes de contacto y se clasifica en leve, moderada y grave según la discapacidad funcional que produzca. Una lesión moderada o grave provoca una hemorragia que causa dolor de inicio inmediato, de intensidad variable, con disminución de la movilidad, que imposibilita el entrenamiento (figura 3); puede acompañarse de lesión estructural. Cuando el dolor provocado es incapacitante, la lesión tiende a ser sobreestimada, siendo recomendable un nuevo examen médico 24 horas después del trauma para una nueva evaluación.
Laceración muscular. Resulta de lesiones penetrantes; es poco común en el deporte siendo más frecuente en politraumatizados.
Más del 90% de todas las lesiones relacionadas con el deporte son contusiones que provocan hematomas, o distensiones no estructurales1,3.
Figura 3. Contusión muscular. a) Equimosis externa. b) Hematoma intramuscular.
Fuente: Imagen de referencia de sportsinjuryclinic.net.
Estudios de imagen1
Ultrasonografía. Permite estadificar el tipo de lesión, valorar su evolución y complicaciones, su sensibilidad es de 77% para lesiones no estructurales y de 93% para las estructurales. Verdugo elaboró una clasificación ultrasonográfica de los desgarros musculares, muy completa6.
Resonancia magnética. Se considera el mejor método para diferenciar la rotura, del edema, calcular el tamaño del hematoma, medir el volumen muscular, valorar la estructura y su intensidad de señal que posibilita determinar la extensión de la lesión. Sus indicaciones precisas son, la evaluación de los músculos profundos, cuando se sospecha afectación tendinosa, en lesiones musculares subtotales o completas y para definir una lesión estructural dudosa por discordancia entre hallazgos clínicos y de US; en lesiones crónicas pueden detectarse datos de curación y degeneración grasa.
Aunque la ecografía Doppler puede demostrar la neovascularización en tejidos blandos, la resonancia magnética es el estudio elemental para diagnosticar, localizar y clasificar las lesiones. Permite determinar la recuperación y el tiempo de regreso a las actividades físicas7.
TRATAMIENTO
Como se ha comentado, el mayor porcentaje de lesiones musculares son contusiones y distensiones no estructurales, de allí que, el tratamiento dominante sea de tipo conservador en sus distintas variantes, las cuales dependerán de la etapa que atraviese la lesión.
Etapa aguda1,3 (primeros tres días). Como en las lesiones ligamentosas, el esquema RICE es ampliamente utilizado agregándole la protección en casos severos (PRICE). Tomando como base la necesidad de iniciar en forma temprana la movilidad con carga óptima del músculo, se ha recomendado emplear el esquema que se ha denominado “POLICE” (protección, carga óptima, hielo, compresión y elevación). La “carga óptima” del músculo lesionado se logra instaurando un programa de rehabilitación progresiva que introduce gradualmente tensiones mecánicas controladas, después del corto período de descanso; el vendaje compresivo funcional reduce la presión local mejorando el dolor. Los masajes permiten el drenaje de los tejidos cercanos al sitio de la lesión.
En una lesión estructural es necesaria la inmovilización por corto tiempo (1-3 días) para disminuir el dolor, evitar la diástasis y disminuir el riesgo de nueva rotura en el sitio de la cicatrización; la movilidad temprana induce la vascularización y regeneración del músculo; también es de utilidad la fisioterapia con láser, ultrasonido y electroterapia.
Se emplean los AINE y analgésicos para control del dolor; una inyección de esteroide en la lesión ayuda a la recuperación muscular, pero puede provocar retraso en la regeneración y disminución de la fuerza muscular.
Etapa subaguda (4° a 7° día). En esta etapa el tratamiento elemental es el estiramiento muscular activo, pasivo y asistido para mejorar el alargamiento y la flexibilidad muscular. Se inicia con ejercicios isométricos, cuando estos ya no ocasionen dolor, posteriormente se agregan los concéntricos seguidos de excéntricos, al inicio sin resistencia y con carga progresiva (figuras 4 y 5). Los ejercicios de equilibrio sobre superficies estables o inestables son de gran ayuda. Se continúa con los métodos de fisioterapia iniciados en la fase anterior.
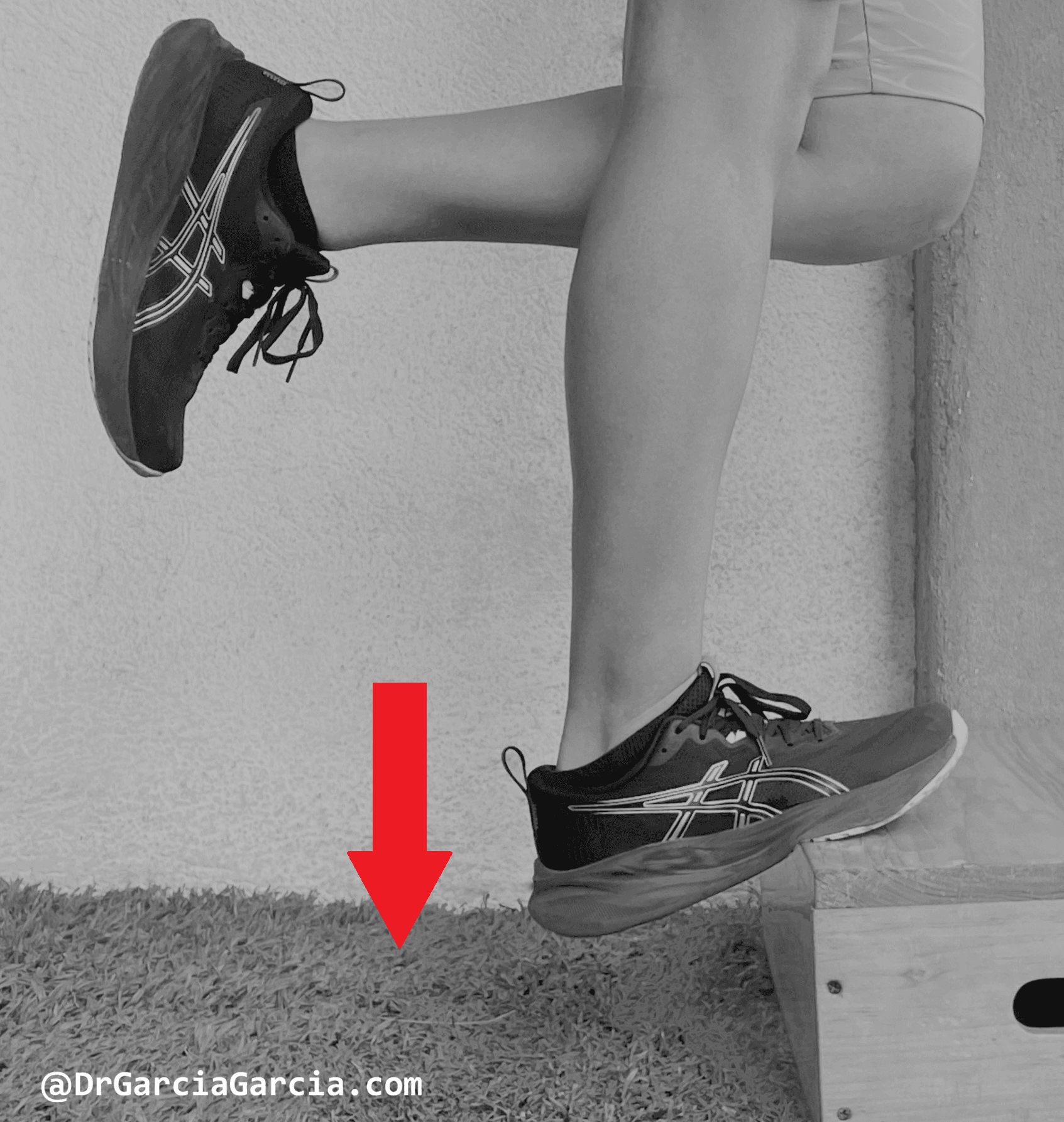
Figura 4. Ejercicio excéntrico de los gemelos.

Figura 5. Ejercicio excéntrico de isquiotibiales.
Fuente: Imagen de referencia de athletesauthority.com.au.
Uso del plasma rico en plaquetas (PRP).
El uso clínico del PRP en las lesiones musculares sigue siendo controvertido. Se han observado buenos resultados en relación a la mejoría del dolor, sin embargo, los resultados en acelerar la recuperación de los atletas y acortar el tiempo de regreso a la actividad física son contradictorios, pues ambos están influenciados por el protocolo de rehabilitación y los criterios utilizados para iniciar con actividades sin restricciones. No se ha observado que influya en la protección de nuevas lesiones8.
Se ha concluido que el PRP actúa en todas las fases de la cicatrización actuando sobre la proliferación y diferenciación de los mioblastos, no obstante, se aconseja emplearlo en las dos etapas iniciales, ya sea en una sola dosis, o en dos con un intervalo de una semana. La liberación de serotonina explica su acción en el control del dolor8-10.
En base a la acción teórica del PRP activado se inicia con el empleo de la “fibrina rica en plaquetas” (FRP) considerada como una variedad de PRP de segunda generación en forma de gel, para su uso transoperatorio en lesiones musculares y de otros tejidos blandos11,12. En distensiones musculares se ha usado la FRP inyectable cada dos días a partir del segundo día de la lesión durante dos semanas y se ha visto un acortamiento del tiempo de recuperación de 22 a 16 días13.
La gran diversidad de resultados clínicos obtenidos con el uso del PRP y la controversia aún presente sobre su empleo se ha atribuido a múltiples factores, dependientes tanto del PRP como del paciente: la forma de preparación del plasma, características de la inyección, el momento de su aplicación, el tipo de lesión y los protocolos de rehabilitación. Respecto al dispositivo de preparación del PRP los resultados son diferentes si se emplea una centrifugadora de flujo continuo estándar o una técnica de centrifugación gravitatoria con alta fuerza G. Este último dispositivo permite aislar la capa “buffy” de una unidad de sangre logrando obtener además de plaquetas, neutrófilos, monocitos y linfocitos. Como consecuencia, la elevada fuerza G y el tiempo de centrifugación resultan en diferencias significativas en el rendimiento, concentración, pureza y estado de activación de las plaquetas9.
Tratamiento quirúrgico. La principal indicación para la cirugía (miorrafia) es la lesión total del vientre muscular o de la unión musculotendinosa, y la subtotal, si llega a provocar dolor persistente y pérdida de fuerza. La reparación de la laceración muscular tiene una alta tasa de fracaso clínico debido a que las suturas tienden a deslizarse. La sutura óptima de los músculos debe resistir la carga de tracción y permitir una rehabilitación temprana con bajo riesgo de nueva rotura o arrancamiento de la sutura. Los hematomas intramusculares grandes precisan de su evacuación1.
Etapa de rehabilitación funcional específica. Esta es una etapa multimodal que se instituye en la última etapa de la cicatrización e involucra protocolos de entrenamiento físico y de fuerza específicos e individualizados. Tiene como objetivo mejorar las habilidades sensitivas y motoras, la resistencia y la fuerza muscular. La etapa final es el reacondicionamiento atlético y regreso a la competición.
Tratamiento preventivo. La forma más benéfica para prevenir la aparición de lesiones de la unión músculo-tendón es el entrenamiento de estiramiento excéntrico, al aumentar la capacidad del músculo para absorber cargas. Este tipo de contracción aumenta significativamente la potencia del músculo; para evitar la sobrecarga, tanto la velocidad como la carga se aumentan en forma progresiva.
BIBLIOGRAFÍA
- SantAnna JPC, Pedrinelli A, et al. (2022). Muscle Injury: Pathophysiology, Diagnosis, and Treatment. Rev Bras Ortop (Sao Paulo). 57(1):1-13. PMID: 35198103.
- Mueller-Wohlfahrt HW, Haensel L, et al. (2012). Terminology and classification of muscle injuries in sport: the Munich consensus statement. Br J Sports Med. 47(6):342-50. PMID: 23080315.
- Delos D, Maak TG, Rodeo SA. Muscle injuries in athletes: enhancing recovery through scientific understanding and novel therapies. Sports Health. 2013 Jul;5(4):346-52. doi: 10.1177/1941738113480934. PMID: 24459552.
- Maffulli N, Del Buono A, et al. Muscle Injuries: A Brief Guide to Classification and Management. Transl Med UniSa. 2014 Sep 1;12:14-8. PMID: 26535183.
- Tol JL, Hamilton B, Best TM. Palpating muscles, massaging the evidence? An editorial relating to ‘Terminology and classification of muscle injuries in sport: The Munich consensus statement’. Br J Sports Med. 2013; 47(6):340-1. PMID: 23222191.
- Verdugo MA. (2004). Clasificación ultrasonográfica de los desgarros musculares. Rev Chil Radiol; 10(2): 53-7. https://doi.org/10.4067/S0717-93082004000200004.
- Setayesh K, Villarreal A et al. (2018). Treatment of muscle injuries with platelet-rich plasma: a review of the literature. Curr Rev Musculoskelet Med. 11(4): 635-42. PMID: 30343400.
- Vale D, Pereira A, Andrade JP, Castro JP. The Role of Platelet-Rich Plasma Injection for Muscle Strains in Athletes. Cureus. 2024 May 19;16(5):e60585. doi: 10.7759/cureus.60585. PMID: 38894806.
- Everts P, Onishi K, Jayaram P, Lana JF, Mautner K. Platelet-Rich Plasma: New Performance Understandings and Therapeutic Considerations in 2020. Int J Mol Sci. 2020 Oct 21;21(20):7794. doi: 10.3390/ijms21207794. PMID: 33096812.
- Kunze KN, Hannon CP et al. (2019). Platelet-rich plasma for muscle injuries: A systematic review of the basic science literatura. World J Orthop; 10(7): 278-91. PMID: 31363458.
- Sunitha Raja V, Munirathnam Naidu E. Platelet-rich fibrin: evolution of a second-generation platelet concentrate. Indian J Dent Res. 2008 Jan-Mar;19(1):42-6. doi: 10.4103/0970-9290.38931. PMID: 18245923.
- Narayanaswamy R, Patro BP, Jeyaraman N, Gangadaran P, Rajendran RL, Nallakumarasamy A, Jeyaraman M, Ramani P, Ahn BC. Evolution and Clinical Advances of Platelet-Rich Fibrin in Musculoskeletal Regeneration. Bioengineering (Basel). 2023 Jan 3;10(1):58. doi: 10.3390/bioengineering10010058. PMID: 36671630.
- Grecu AF, Reclaru L, Ardelean LC, Nica O, Ciucă EM, Ciurea ME. Platelet-Rich Fibrin and its Emerging Therapeutic Benefits for Musculoskeletal Injury Treatment. Medicina (Kaunas). 2019 May 15;55(5):141. doi: 10.3390/medicina55050141. PMID: 31096718.
Descubre más desde Dr. Roberto García
Suscríbete y recibe las últimas entradas en tu correo electrónico.